aos detalhes individuais de cada uma.
primeiro espaço multidisciplinar especializado em Amamentação de São Paulo
respeito
À história, ao
corpo e ao tempo
de cada família.

apoio
Rede de apoio
para compartilhar
cuidados e estar
sempre ao lado.

afeto
Semear e cultivar
relações com
gentileza, escuta
e atenção.

equipe
Multidisciplinar preparada
para atender todas as
necessidades individuais
de cada família.
inclusão
Respeito a
toda e qualquer
diversidade.

curumim
é uma palavra de origem tupi que significa crianças indígenas. Foi a partir deste nome que os fundadores Honorina de Almeida e Douglas Nóbrega Gomes pensaram na Casa Curumim. Um local que respeita a criança, a natureza da mulher de parir e amamentar, ajudando para que estes momentos sejam iniciados de forma natural e apoiando em situações de dificuldade, com o respaldo da medicina e da experiência dos profissionais que atendem nela.

equipe casa curumim







































equipe casa curumim






































nossos atendimentos


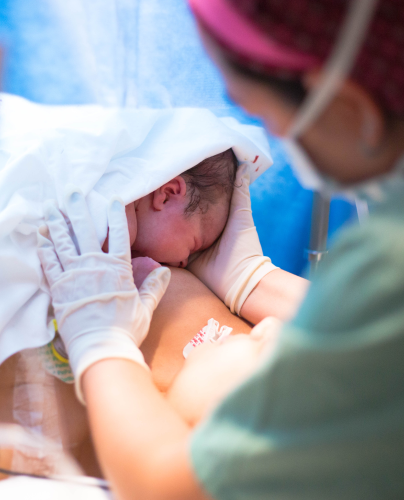






















nossas atividades
nossas
atividades






Assistências Gratuitas


nosso blog

A Jornada Nutricional: da Gestação ao Desenvolvimento Cerebral na Infância
Por Melissa Ramos de Morais, Nutróloga e Pediatra da Casa Curumim Durante toda a gestação e nos primeiros 2 anos...

Visitas ao recém-nascido
Visitas ao recém-nascido Quando o bebê de um amigo ou familiar nasce, é normal a ansiedade para conhecê-lo, mas, antes...

Guia básico sobre como escolher o pediatra do bebê
Guia básico sobre como escolher o pediatra do bebê 1 . Selecione alguns nomesO primeiro passo é selecionar alguns nomes...

Será que meu leite é suficiente para o bebê?
Será que meu leite é suficiente para o bebê? É comum dúvidas e inseguranças quando a mãe está amamentando. Será...

A importância da pega para uma amamentação de sucesso
A importância da pega para uma amamentação de sucesso Cada mãe e cada bebê são únicos, mas existem dicas que...

Cólica nos bebês, o que eu preciso saber?
Cólica nos bebês, o que eu preciso saber? O bebê chora, fica irritado, se encolhe todo… o que fazer? A...
















